糖尿病是全球漸趨普遍的慢性病,而根據香港衛生署2020-22年度人口健康調查,15至84歲人士的糖尿病總患病率為8.5%,其中男性為11.1%,女性為6.1%[1]。換言之,香港每12人中便有1人患有糖尿病。但其實糖尿病有各種分型,在預防及控制病情方面亦有不少注意事項,大眾應當了解清楚。
快速連結
糖尿病的分型
一型糖尿病
一型糖尿病是一種自身免疫性疾病,患者的免疫系統會攻擊胰臟中的胰島素B細胞,導致胰島素分泌不足或完全缺乏。一型糖尿病通常在年輕時發作,可能伴隨急性症狀,如極度口渴、頻尿、體重下降等。患者往往需要終身注射胰島素以有效控制血糖。
二型糖尿病
二型糖尿病是一種慢性疾病,其特徵是身體對胰島素的反應不佳,稱為胰島素抵抗,或胰島素分泌不足。二型糖尿病通常在中年或老年人中發生,但近年來也在年輕人中有所增加。
妊娠糖尿病
妊娠糖尿病是在妊娠第二或第三孕期診斷出的糖尿病,在妊娠前並非明顯的糖尿病。懷孕期間孕婦對胰島素需求增加,若果身體無法生產足夠的胰島素來應對這種需求,就會導致血糖水平升高。大多數患有妊娠糖尿病的女性在分娩後血糖水平會恢復正常,但有較高的風險在日後發展為二型糖尿病。
繼發性糖尿病
繼發性糖尿病是指由其他疾病或藥物引起的糖尿病,例如外分泌胰腺疾病(如囊性纖維化和胰腺炎)以及藥物或化學物質誘發的糖尿病(如使用糖皮質激素、正在進行 HIV/AIDS (俗稱愛滋病毒、愛滋病)治療或器官移植後)等等。
無論是哪種分型的糖尿病,均會對健康構成負面影響,更有可能引發慢性併發症,如心血管疾病、神經病變和視網膜病變等,是不可忽視的健康問題。
一型及二型糖尿病的異同

怎樣才算是確診患上糖尿病?
根據美國糖尿病協會的標準,糖尿病的診斷標準如下[2]
- 空腹血糖≥7.0 mmol/L (126 mg/dL) 或
- 糖化血色素 (HbA1c) ≥6.5% 或
- 口服葡萄糖耐受試驗 (OGTT) 2 小時血糖≥11.1 mmol/L (200 mg/dL) 或
- 有典型的高血糖症狀,並且隨機血漿葡萄糖 ≥ 200 mg/dL (11.1 mmol/L)
補充說明:糖化血色素 (HbA1c) 是血液中的紅血球受到葡萄糖糖化後的產物,是評估血糖控制狀況的重要指標。紅血球的平均壽命約為120天,因此糖化血色素可以反映過去2至3個月間的平均血糖水平。和空腹血糖相比,檢驗糖化血色素的時候不需要空腹,隨時可以抽血檢測,而且可以反映較長一段時間的血糖控制狀況,不易受飲食和活動的影響。
而口服葡萄糖耐受試驗 (OGTT) 是一種用於檢測或確認糖尿病的檢驗方法,常用於篩查 2 型糖尿病和妊娠糖尿病。
進行口服葡萄糖耐受試驗 (OGTT)時受試者在空腹8小時後,先抽取空腹血作血糖檢驗。然後,受試者在 15-20 分鐘內飲用一杯含有75克葡萄糖的水溶液。在接下來的 2小時內,分別於0.5、1.0、2.0小時採血,測量受試者的血糖值。
注意,妊娠糖尿病的診斷標準與一般的糖尿病不同,參考 準媽媽小心!妊娠糖尿病對母子的影響:預防措施和護理建議 了解更多 。
糖尿病前期都要避免!預防糖尿病的方法
為了加強大眾防犯糖尿病的意識,世界各地的健康組織都取得了共識去界定「前期糖尿病 (prediabetes)」,這主要是針對二型糖尿病胰島素抵抗的問題。糖尿病前期的診斷能夠為醫生和病患亮起黃燈訊號,提早去預防病情,以免日後惡化進展成真正的糖尿病。
前期糖尿病的診斷準則如下:
- 空腹血糖5.6-6.9 mmol/L (126 mg/dL) 或
- 糖化血色素 (HbA1c) 5.7-6.4% 或
- 口服葡萄糖耐受試驗 (OGTT) 2 小時血糖7.8-11.0 mmol/L (200 mg/dL)
四個要點預防糖尿病
一、飲食以少食多餐為宜,減低熱量每餐的攝取量。每日熱量攝取的目標是根據患者的初始體重所需的維持熱量來估算,然後再减去 500-1000卡路里 (依據初始體重而定,建議血糖控制不穩的患者諮詢營養師的意見設計每日餐單)。
二、選擇低升糖的食物。有證據表明,以全穀物、豆類、堅果、水果和蔬菜為重點的餐飲,並儘量減少精製和加工食品,能夠降低患上二型糖尿病的風險[3]。
三、每週要有多於150分鐘的中度運動,例如健步行、緩步跑等。可以將運動分配在整個星期內。例如一星期五日,每日30分鐘;或一星期3日,每日50分鐘的運動等。
四、肥胖患者應透過飲食及運動減重至初始體重的至少7%,建議的減重速度是每週 1-2磅[2]。
照顧糖尿病患的調護要點
患上糖尿病後不論是患者自身,或是照顧者,除了要確切執行上述的飲食及運動原則外,還要注意定期檢查血糖,一來可以有效監察病情,二來覆診時候有助醫生判斷用藥的效果,調整藥物劑量。此外,糖尿病患亦應注重足部保健,保持足部清潔和乾潤調適,定期檢查足部有無潛在的損傷或潰瘍,並避免赤腳行走,以預防足部併發症的發生。以確保病情得以受控,並預防糖尿病併發症。
常見問題一:如果父母患有糖尿病,自己也患上糖尿病的風險是不是會大大增加?
如果父母患有糖尿病,自己患上糖尿病的風險確實會增加。遺傳因素在糖尿病發病中扮演重要角色,家族史是糖尿病風險的一個重要指標。然而,生活方式和其他因素也對疾病的發展有影響。因此,即使有家族史,通過健康的生活方式和定期檢查,可以降低患糖尿病的風險。美國糖尿病協會的網站就有提供免費的糖尿病風險評估予關注健康的人士使用(撰文時網頁暫時只支援英語及西班牙語),而家族糖尿病史就是風險評估的其中一個項目,有興趣的讀者可進入參考資料的連結,看看自己有沒有患上糖尿病的風險[4]。
常見問題二:糖尿病患者服降糖藥物後,會不會容易出現頭暈、手軟等低血糖的表現?
糖尿病患者在服用降糖藥物後,是可能會出現低血糖的症狀的。因為降糖藥物的作用機制是增加胰島素的分泌或減少葡萄糖的生成,從而降低血糖。如果藥物用量過大,或者患者的飲食或運動量沒有相應減少,就可能導致血糖過低,常見表現包括頭暈、手軟、飢餓感、冒冷汗、心悸、頭痛、視力模糊等。要預防藥後血糖過低的情況,患者應該定期測量血糖,遵循醫生的建議調整藥物劑量,並隨時準備應對低血糖的情況,例如食用含糖食物或飲料,如糖果、果汁、葡萄糖片等。下次覆診的時候再將出現低血糖症狀的情況告知醫生,以方便西醫進行評估和調整用藥。
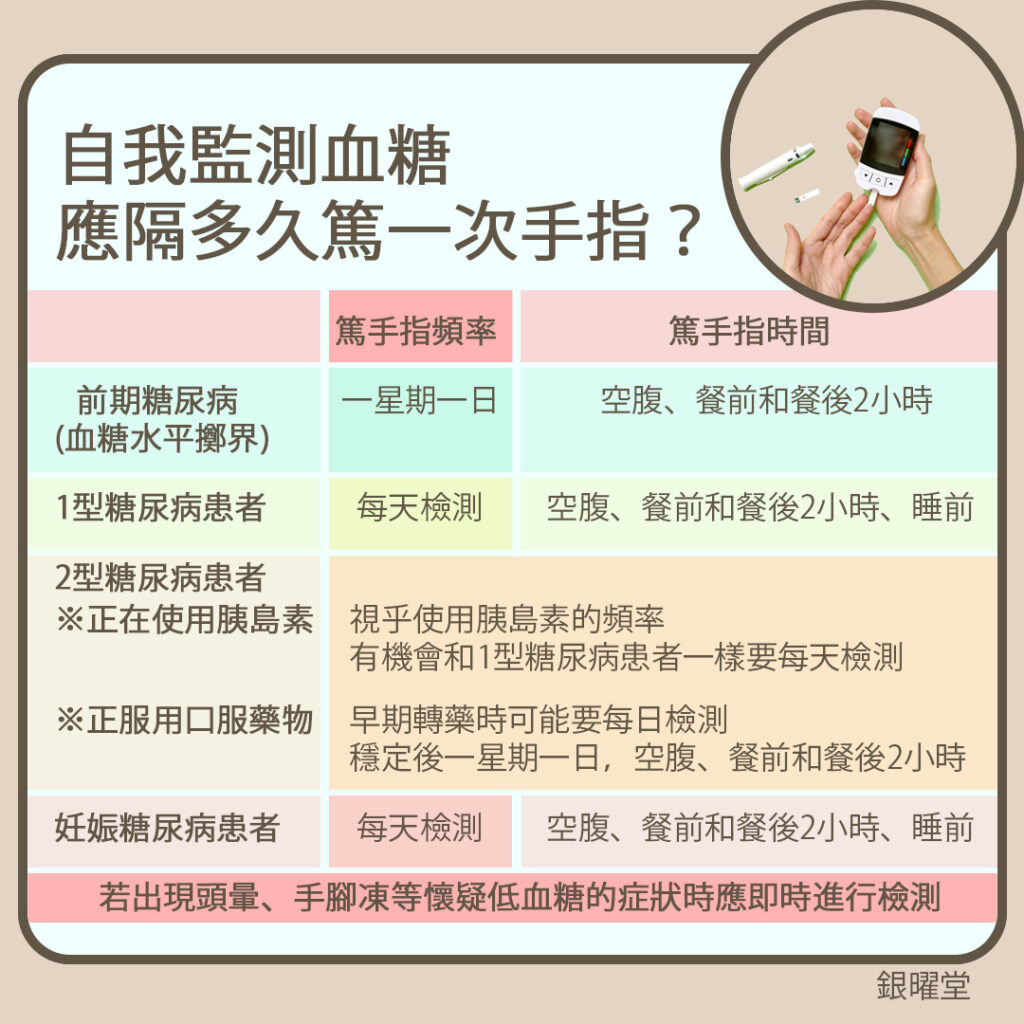
常見問題三:正在服用降糖西藥,或正在接受胰島素注射治療的糖尿病患者,可以服用中藥嗎?
視乎服用或注射胰島素的時間及用藥間距,一般而言肝腎功能正常的患者只要確保中藥和西藥相隔至少2小時,就可以服用。但事前必須要將自身的長期服藥史告知醫師。中醫師在處方的時候針對患者體質為主,只要將服藥的時間明確地分隔開,一般中藥和西藥產生相互作用的情況是比較少出現的[5]。
但要注意的是雖然中醫師在開方與糖尿病患的時候會盡量避免選用升糖的藥物,例如大棗、經過蜜炙的甘草等,但如果處方的劑形是現代常用的中藥顆粒沖劑,由於將湯劑進行濃縮加工的過程會加入少量澱粉,或會導致服畢中藥後所測的血糖水平會稍有升高,不過大多數的顆粒沖劑澱粉含量只有少量,而且服用中藥後透過改善體質,身體對胰島素的耐受性亦有改善[5],所以可以毋須擔心服用顆粒沖劑後會升高血糖。
延伸閱讀:中醫治療消渴與現代醫學糖尿病的發展特點
常見問題四:糖尿病合併肝腎功能異常的患者可以服用中藥嗎?
如果糖尿病合併肝腎功能異常的患者則應謹慎服用中藥,因為部分中藥帶有肝腎毒性,例如常見的附子、何首烏等等,可能對肝腎造成負擔。此外,肝腎功能異常可能會影響中藥的代謝和排泄,增加藥物在體內的濃度,導致不良反應的風險增加。所以如果是肝腎功能低下的患者必須清楚告知中醫師,再由中醫師判斷應用中藥與否。
一般情況下如果病況不嚴重,是可以使用低肝腎毒性的中藥,例如山藥、生薑等,其實都是日常生活中常見的「食材」,對比西藥,此類藥食同源的中藥對肝腎造成的負擔更加低,可以放心服用。其次是要小心控制用藥的劑量及服藥的長度,臨床上建議處方的劑量宜少,或是隔日服藥,服藥的日數亦不宜過久,可以的話每隔3-6個月再檢查肝酵素、腎功能等指標,以助判斷能否繼續服用中藥。
如有其他疑問或想獲取一對一的健康資訊,歡迎透過信箱功能查詢。按這裏了解 信箱的使用方法及回覆情報。
參考資料
[1] 衞生防護中心- 糖尿病在香港的情況 https://www.chp.gov.hk/tc/features/103652.html
[2] ElSayed NA, Aleppo G, Aroda VR, Bannuru RR, Brown FM, Bruemmer D, Collins BS, Hilliard ME, Isaacs D, Johnson EL, Kahan S, Khunti K, Leon J, Lyons SK, Perry ML, Prahalad P, Pratley RE, Seley JJ, Stanton RC, Gabbay RA, on behalf of the American Diabetes Association. 2. Classification and Diagnosis of Diabetes: Standards of Care in Diabetes-2023. Diabetes Care. 2023 Jan 1;46(Suppl 1):S19-S40.
[3] Qian F, Liu G, Hu FB, Bhupathiraju SN, Sun Q. Association between plant-based dietary patterns and risk of type 2 diabetes: a systematic review and meta-analysis. JAMA Intern Med 2019;179:1335–1344
[4] 美國糖尿病協會 60秒糖尿病風險評估:https://donations.diabetes.org/site/SPageServer/?pagename=Diabetes_Risk_Test&source=ADA&cate=DgtlSOC&loca=VA&adas=90200
[5] Tian J, Jin D, Bao Q, Ding Q, Zhang H, Gao Z, Song J, Lian F, Tong X. Evidence and potential mechanisms of traditional Chinese medicine for the treatment of type 2 diabetes: A systematic review and meta-analysis. Diabetes Obes Metab. 2019 Aug;21(8):1801-1816.



